🙌 AJUDE-NOS COM SEU VOTO.
👉 Com muito orgulho nosso grupo de pesquisa na USP - Ribeirão Preto é pioneiro MUNDIAL nas pesquisas com células-tronco para pessoas com diabetes tipo 1 (há mais de 17 anos). Vários pacientes com diabetes tipo 1 ficaram livres de insulina por um período médio de 6 anos e este é um dado inédito na literatura médica.
👉 Para nos ajudar a dar continuidade a esta linha de pesquisa NACIONAL estamos concorrendo ao Prêmio Euro.
👉 Ajude-nos votando em nossa pesquisa. Basta acessar https://premioeuro.com.br/compartilhar/iniciativa/82, cadastrar-se e votar. A votação só pode ser feita por médicos.
Dr Carlos Eduardo Barra Couri
sexta-feira, 13 de março de 2020
terça-feira, 25 de fevereiro de 2020
Custo financeiro e emocional do diabetes.
Matéria publicada no The New York Times em 25/11/2019 por Jane E. Brody
O diabetes, seja do tipo 1 ou do tipo 2, pode ser o mais subestimado, incompreendido e mal tratado de todos os problemas médicos comuns, e muitos dos mais de 30 milhões de americanos afetados por ele estão pagando caro por sua saúde e vida como resultado. Ao contrário do que muitas pessoas pensam, o diabetes não é apenas uma doença do controle anormal do açúcar no sangue causada pela falta de insulina ou por uma resposta inadequada a esse hormônio crucial.
Em vez disso, o diabetes é um distúrbio crônico e progressivo, com efeitos potencialmente devastadores por todo o corpo. Quando controlado de maneira inadequada, pode ferir muitos sistemas corporais críticos e resultar em consequências caras, que podem causar interrupções na vida e, às vezes, fatais. Tanto o diabetes tipo 1 quanto o tipo 2, especialmente quando mal gerenciados, podem danificar o coração, os rins, os olhos e os nervos e resultar em ataque cardíaco ou derrame, insuficiência renal, cegueira, neuropatia e amputações debilitantes.
No entanto, um estudo nacional recente descobriu que pelo menos três em cada quatro pessoas com diabetes não controlam adequadamente os quatro principais fatores que aumentam o risco de complicações graves: glicemia, pressão arterial, colesterol no sangue e tabagismo. Além disso, apesar dos avanços significativos no fornecimento de cuidados com o diabetes e da disponibilidade de medicamentos mais eficazes, o estudo revelou que desde 2005 para o país como um todo, houve pouca ou nenhuma melhoria no gerenciamento do diabetes e na prevenção ou atraso dos danos que isso pode causar.
David Haitkin, um Brooklynita de 65 anos, cuida muito bem de seu diabetes. Encontrado na faixa dos 40 anos de idade com doença tipo 1, que requer tratamento diário com insulina, ele mantém seu peso, pressão arterial e colesterol sob controle, não fuma e faz exercícios diários passeando com o cachorro e andando para o trabalho.
Depois de verificar seu nível de açúcar no sangue em jejum todas as manhãs, Haitkin disse que administra a dose apropriada de insulina de ação prolongada. Ele começa o dia com um café da manhã com aveia e come uma quantidade regulada de carboidratos mais complexos três vezes ao dia "para que eu não acabe morrendo de fome por eles". Ele confia em gorduras saudáveis, como azeite, abacate e nozes, restringe as porções de carne a quatro onças ou menos e come peixe o mais rápido possível.
Ele também toma o medicamento ramipril para pressão arterial para ajudar a proteger seus rins, e seus olhos são examinados e a circulação nos pés e pernas é verificada regularmente. Ele disse que nunca teve uma crise de açúcar no sangue - um nível muito alto ou muito baixo, e até agora todos os sistemas do corpo parecem estar funcionando normalmente.Em seguida, ele acrescentou uma observação muito reveladora: “Eu sempre tive um bom seguro de saúde em todos os empregos e o luxo de me cuidar. Agora, porém, para muitas pessoas, isso está sendo levado embora. ”Cada um dos três especialistas em diabetes com quem conversei mencionou os problemas de seguro como um grande obstáculo para muitos pacientes que precisam manter seu diabetes sob controle.
É a política rara que abrange consultas sobre dieta e exercício, que pode reduzir a necessidade de medicamentos e exigir mais tempo do que os 15 ou 20 minutos alocados a uma consulta médica. Mas mesmo os medicamentos necessários costumam estar fora de alcance financeiro."Ter um bom seguro de saúde é o elo mais forte para o tratamento abrangente do diabetes", disse-me Pooyan Kazemian, do Hospital Geral de Massachusetts, principal autor do novo estudo. “O tratamento do diabetes está ficando mais caro todos os dias. Os medicamentos mais novos que controlam o açúcar no sangue com menos efeitos colaterais são muito caros, com um custo médio mensal de cerca de US $ 1.000, e as pessoas sem seguro de saúde não procuram o médico.
O Dr. Mohammed K. Ali, especialista em medicina preventiva da Universidade Emory, que escreveu um comentário sobre o estudo, disse: “Muitas pessoas estão com planos dedutíveis que não cobrem muitas coisa. "No entanto", acrescentou, "estamos lidando com uma doença crônica e progressiva e, se você não estiver em cima dela, ela o atingirá muito rapidamente".
Dr. Kazemian explicou: “Ter um nível persistentemente alto de açúcar no sangue pode danificar os rins, coração, nervos e olhos; consumir uma dieta saudável com um bom controle de porções e fazer exercícios regulares são essenciais para gerenciar o açúcar no sangue.”
Rozalina G. McCoy, endocrinologista e médica da Clínica Mayo em Rochester, Minnesota, disse: "O diabetes não é apenas uma doença clínica - é uma doença de saúde pública multifacetada e muito difícil de gerenciar". Altos níveis de açúcar no sangue causam inflamação e danificam os vasos sanguíneos, grandes e pequenos, disse ela, e esses vasos são encontrados em toda parte do corpo, razão pela qual tantos sistemas são afetados.
"Mas normalizar o açúcar no sangue por si só não resolverá o problema", enfatizou McCoy. "A pressão alta aumenta as batidas nos vasos sanguíneos, o colesterol alto causa inflamação e bloqueios e o fumo também causa inflamação".
O novo estudo, publicado em outubro na JAMA Internal Medicine , analisou dados coletados pela Pesquisa Nacional de Saúde e Nutrição de 1.742 adultos não grávidas com diabetes conhecido e 746 adultos com diabetes que não haviam sido diagnosticados anteriormente. Os dados revelaram que não houve melhora significativa no diagnóstico ou tratamento do diabetes de 2005 a 2016.
Noventa e quatro por cento das pessoas com diabetes conhecida estavam cuidando de sua doença, mas mais de três quartos não cumpriram todas as quatro metas de tratamento estabelecidas pela American Diabetes Association. A falha mais comum, afetando 43 por cento das pessoas estudadas, não era manter um nível sanguíneo de colesterol LDL que danifica as artérias de menos de 100 miligramas por decilitro. Isso geralmente acontecia porque os pacientes se recusavam a tomar uma estatina ou não receberam esse medicamento para baixar o colesterol, relatou o Dr. Kazemian.
As mulheres, em particular, foram tratadas de forma menos agressiva para o colesterol alto, geralmente porque elas e seus médicos assumem incorretamente que seu risco de doença cardiovascular é menor do que para os homens, sugeriu ele. "Mas, de fato, o risco de doenças cardíacas relacionadas ao diabetes é o mesmo para as mulheres e para os homens", disse Kazemian.
Enquanto 70% atingiram os níveis-alvo de controle da pressão arterial, menos de dois terços dos diabéticos mantiveram o açúcar no sangue nos níveis desejados, segundo o estudo. A melhor notícia: 85% dos pacientes com diabetes eram não fumantes.
No total, o sucesso no alcance das metas para o tratamento do diabetes foi mais baixo entre os jovens adultos e minorias, bem como entre os que não tinham seguro de saúde.
"Em geral, pacientes mais jovens são mais propensos a serem subtratados e pacientes mais velhos costumam receber muitos cuidados e são supertratados", disse McCoy.
quarta-feira, 29 de janeiro de 2020
Insulina humana em pó inalável - AFREZZA
Em janeiro de 2020 chegou mais uma opção no tratamento do diabetes no Brasil. Trata-se da insulina inalável humana a em pó.
Uma insulina com absorção imediata pelos pulmões, tem ação rápida e deve ser utilizada imediatamente antes das refeições.
Evita o uso das picadas de insulina ao longo do dia, mas possuem indicações precisas, contra-indicações, efeitos adversos e cuidados com seu uso e armazenagem.
Assista ao vídeo e saiba mais. Basta clicar no link
quinta-feira, 6 de setembro de 2018
Vacina BCG para tratamento do Diabetes tipo 1. Mito ou verdade?
Assista ao vídeo que fizemos para a Sociedade Brasileira de Endocrinologia e Metabologia - Regional SP sobre o tema.
domingo, 7 de maio de 2017
Um medidor de glicose sem picadas nos dedos e que dura um ano
Testemunhamos, há pouco, o lançamento de uma tecnologia desenvolvida pela Abbott que dispensa as famosas picadinhas nos dedos. Trata-se de um sensor que fica na superfície da pele ligado à sua camada subcutânea por meio de um finíssimo fio de 0,5 centímetro de comprimento.
Para fazer a leitura da glicemia, basta aproximar um aparelho (o leitor) que capta as ondas eletromagnéticas do sensor e aponta como estão os níveis de açúcar. Nesse caso, o sensor fica exposto e deve ser usado com certo cuidado pois não deve ficar imerso em água por mais de 30 minutos e pode se soltar em caso de impactos. Além disso, cada sensor tem duração de 14 dias.
Não bastasse o avanço inaugurado por essa tecnologia, já está na fila para ser lançado em breve outro aparelho, este da empresa GlySens Incorporated. Falamos agora de um sensor que tem a possibilidade de durar mais de um ano. Trata-se de um aparelho em formato de disco com 4 centímetros de diâmetro e 1,5 centímetro de espessura que é implantado debaixo da pele. Para a instalação, faz-se um pequeno corte e se deposita o sensor. Em seguida a pele é suturada.
A vantagem do método é que ele é menos vulnerável a traumas, a esportes radicais e a própria água, pois fica, digamos, escondido dentro da pele. O sistema faz medições da glicose a cada dois minutos. Para a leitura, aproxima-se da pele um leitor que capta as ondas eletromagnéticas do GlySens — à semelhança da tecnologia da Abbott.
Estudos em animais foram muito promissores e o dispositivo chegou a ficar implantado nas cobaias por até um ano e meio. Os experimentos em seres humanos estão em andamento e ainda não há previsão de lançamento no mercado mundial. Aguardamos agora os dados de segurança e acurácia do aparelho.
Enquanto ele não vira realidade, vamos continuar mantendo o bom controle da glicose e evitando as complicações típicas de quando os valores se encontram desequilibrados.
sábado, 18 de fevereiro de 2017
Células-tronco para evitar amputações: Pesquisas estão avançadas!
As células-tronco possuem capacidade de promover a regeneração de muitos tecidos, vasos sanguíneos e até mesmo alguns orgãos.
Muitos estudos precisam ser feitos para saber se nossas expectativas vão se concretizar ou não e isto é fundamental para a medicina feita com ética e seriedade.
Em fevereiro de 2017 pesquisadores italianos publicaram uma grande revisão de todos os estudos feitos em pacientes com problemas sérios de circulação nas pernas e em alguns casos com grande risco de amputação.
Pasmem todos: no total foram desenvolvidos 67 estudos até o momento com 2332 pacientes envolvidos, sendo 60% de pessoas com diabetes. Infelizmente nem todos os estudos foram de boa qualidade e isto é um a crítica frequente em estudos com células-tronco.
Nesta revisão, foram feitas infusões de células-tronco dos próprios pacientes colhidas a partir da medula óssea deles mesmo. As infusões das células foram feitas tanto na panturrilha como nas artérias das pernas.
O que se concluiu com base nos dados e no seguimento médio de 2,5 anos é que o transplante de células-tronco do próprio paciente é capaz de reduzir o número de amputações e é capaz de promover uma maior chance de melhora das feridas nas pernas.
* Vale destacar que o uso de células-tronco no Brasil somente pode ser feito como forma de pesquisa, após aprovação dos comitês de ética e sem custos aos participantes. O bom controle da glicose é fundamental tanto para a prevenção quanto para o tratamento das feridas nas pernas.
Referência do estudo:
Autologous Cell Therapy for Peripheral Arterial Disease: Systematic Review and Meta-Analysis of Randomized, Non-Randomized, and Non-Controlled Studies.
Rigato M, Monami M, Fadini GP.
Circ Res. 2017 Jan 17. pii: CIRCRESAHA.116.309045. doi: 10.1161/CIRCRESAHA.116.309045.
quinta-feira, 26 de janeiro de 2017
Metformina: "camisa 10" no time do tratamento do diabetes tipo 2
Não há dúvidas de que fatores genéticos influenciam no surgimento do diabetes tipo 2, porém o fatores mais associado ao aumento de incidência desta doença são os maus hábitos de vida como sedentarismo e o excesso de ingesta calórica.
Diversos estudos mostraram que a manutenção de hábitos de vida saudáveis é capaz de prevenir o diabetes tipo 2 e isto é fundamental também para os já portadores da doença.
Entretanto, sabemos que logo após o diagnóstico, cerca de 70% da função pancreática já se deteriorou e temos que manter este pâncreas funcionando por mais tempo possível.
Por isso, o conceito mais atual de tratamento do diabetes é o uso de 2 ou 3 medicamentos logo após o diagnóstico clínico da doença.
Ao longo do anos inúmeros remédios foram lançados e nos ajudaram a controlar melhor o diabetes. Vários recém-lançados até com intensa divulgação na mídia leiga e com custos altos.
Entretanto, costumo sempre explicar aos meus pacientes que apesar de a Metformina ser um remédio relativamente antigo e fornecido gratuitamente na rede básica de saúde ou no programa farmácia popular do Governo, trata-se do melhor remédio para o diabetes tipo 2. Todos os lançamentos que chegam no mercado fazem estudos mostrando seus benefícios principalmente quando associados à metformina.
Conforme disse anteriormente, muitas vezes ou na maioria das vezes devemos usar mais de um medicamento para o tratamento do diabetes tipo 2 e certamente o camisa 10 deste time é a Metformina.
Além da sua elevada potência em reduzir a glicose no sangue, ele possui inúmeros efeitos benéficos listados na figura abaixo.
Poucos efeitos colaterais são presenciados com este medicamento sendo que os mais comuns diarréia e dor abdominal que acometem cerca de 10% dos pacientes nas primeiras semanas. Este efeito felizmente é transitório e é fundamental o paciente manter o uso até a redução deste inconveniente.
Em alguns pacientes ocorre a evacuação de alguns comprimidos juntamente com as fezes. Isto é desagradável porém não se deve preocupar porque o que é expelido é apenas o gel duro sem a substância ativa. Esta substância já fora absorvida no tubo intestinal previamente.
Portanto, em meio a inúmeros lançamentos para o tratamento do diabetes tipo 2, permanece nosso camisa 10 titular do time: a nossa boa e velha Metformina.
Como sempre, vale ressaltar que o uso de qualquer medicamento, inclusive a Metformina deve sempre ser feito conforme prescrição do seu médico de confiança.
Em alguns pacientes ocorre a evacuação de alguns comprimidos juntamente com as fezes. Isto é desagradável porém não se deve preocupar porque o que é expelido é apenas o gel duro sem a substância ativa. Esta substância já fora absorvida no tubo intestinal previamente.
Portanto, em meio a inúmeros lançamentos para o tratamento do diabetes tipo 2, permanece nosso camisa 10 titular do time: a nossa boa e velha Metformina.
Como sempre, vale ressaltar que o uso de qualquer medicamento, inclusive a Metformina deve sempre ser feito conforme prescrição do seu médico de confiança.
quarta-feira, 28 de setembro de 2016
Finalmente, o Pâncreas Artificial Híbrido!
Como é esta bomba?
Trata-se de um grande avanço no tratamento de diabetes tipo 1. Esta bomba, também chamada de "Pâncreas artificial híbrido", é composta de um sensor que mede a glicose na pele e que envia o valor para a bomba de insulina (Guardian 3). A bomba analisa o resultado e altera a velocidade de infusão de insulina de acordo com o resultado. Além disso, a bomba é capaz de suspender completamente a infusão de insulina em casos de hipoglicemia, podendo salvar vidas. Isto é de especial interesse principalmente no período noturno em que os pacientes estão mais suscetíveis a hipoglicemias sem sintomas!
Ele é considerado híbrido porque ainda não é capaz de "fazer tudo sozinho". Durante as refeições, o paciente deve inserir a informação da contagem de carboidratos e fazer a injeção do bolus de insulina calculada para cada refeição. Frequentemente também será necessário medir a glicemia capilar para re-checagem correta do controle metabólico.
Esta ainda não é a Bomba de insulina totalmente automática. Mas é um belo passo neste caminho.
Apesar de o maior estudo com este tipo de bomba ter sido apresentado este mês com grande sucesso durante o Congresso da Associação Européia para o Estudo do Diabetes (EASD) com mais de 120 indivíduos e ter sido muito elogiado, não era esperada sua aprovação pelo FDA (dos Estados Unidos) ainda neste mês.
Ele foi aprovado apenas nos Estados Unidos e deverá ser lançado no primeiro semestre de 2017 naquele país. Ele poderá ser usado em pacientes com mais de 14 anos e com diabetes tipo 1. Há estudos em andamento em pacientes com menor idade.
Ainda não há relatos de valor do produto e nem quando estará disponível no Brasil e nos outros países.
Para saber mais sobre o tema acesse:
Site da Medtronic:
terça-feira, 13 de setembro de 2016
Aprovada nos EUA caneta de insulina conectada ao Smartphone
Pela primeira vez o FDA (dos Estados Unidos) aprova uma caneta de aplicação de insulina com tecnologia bluetooth e conectada ao smartphone!
Mas qual a vantagem disto?
Esta caneta é compatível para insulinas Novorapid e Humalog e por ter uma conexão sem fio com o celular, pode ser administrada por um aplicativo específico.
Neste aplicativo é possível ver a quantidade de insulina ativa no organismo, ver a temperatura de sua caneta, é possível fazer cálculo de dose de insulina rápida de acordo com a contagem de carboidratos, e ainda é possível enviar estes dados para seu médico, etc.
Isto anteriormente era possível apenas para quem usava bomba de insulina.
Na minha opinião isto tende a facilitar muito a administração de dados de insulina tanto para o paciente quanto para o médico assistente e tornar o controle mais fino do diabetes.
segunda-feira, 5 de setembro de 2016
Se a cura do Diabetes fosse possível nos dias hoje, os bilionários e governantes estariam imunes. Concorda?
Há muitos anos escuto diversas histórias sobre a cura do diabetes e histórias de uma teoria da conspiração que supostamente impede que a cura seja encontrada.
Este tema é muito recorrente e como sempre temos novos pacientes entrando no mundo doce do diabetes, algumas mentiras são sempre reinventadas, reformuladas e repaginadas.
Sempre surge alguém dizendo que a indústria farmacêutica e os médicos não querem desenvolver a cura por medo de perderem seus empregos... Sempre surge um novo chá milagroso ou cirurgia ou remédio novo promovendo a cura milagrosa. Entra ano e sai ano, tudo isso se repete. Seria impossível responder a cada mentira que é divulgada por aí.
Como nosso grupo de pesquisa na USP - Ribeirão Preto é pioneiro no mundo com o transplante de células-tronco para tratamento de pessoas com diabetes, diariamente converso e atendo pessoas que acham que promovemos a cura. Como sempre digo, eu seria o primeiro a afirmar que descobrimos a cura!!! (se isso fosse verdade). Nosso grupo sempre foi muito ético neste sentido.... Tanto eu como endocrinologista da equipe, como os líderes do grupo como o Dr Julio Voltarelli, Dra Belinda Simões e Dra Maria Carolina e demais membros do grupo nunca nos deixamos levar por fogos de artifício.
Mas o que é cura para uma pessoa com diabetes? Seria comer o que quiser, à hora que quiser? A cura seria parar de usar insulina e todos os remédios ? A cura seria ficar em casa sedentário, assistindo TV e jogando videogames 24h por dia?
Como podem ver, até o critério de cura sofre variações... O que é cura para uns, não é para outros. Para algumas pessoas o problema não é usar insulina, mas sim ter uma dieta saudável... Tenho pacientes adultos que choraram em consulta querendo comer de tudo e sem se importar de usar insulina....
Tenho certeza de que o ser humano tende a achar que a pior doença do mundo é aquela que ele sofre no momento. Com certeza, para uma pessoa com diabetes, esta doença é pior do que um câncer, pior do que alcoolismo, etc.
Por isso, o principal pilar do tratamento do diabetes é a educação e informação. Sem educação e conhecimento não há aceitação e não há ação.
Somente com informação e troca de informações com seu médico que o paciente com diabetes poderá se precaver de charlatães.
Leve esta dica com você para driblar qualquer charlatão: duvide de tudo que seja fácil, indolor e rápido! Sempre que conversar com algum profissional, cheque sua reputação, cheque se é vinculado à alguma universidade de respeito. Cheque publicações e pessoas que fizeram determinado tratamento...
E lembre-se: se a cura do diabetes fosse possível pessoas ricas e influentes nunca teriam esta doença... Artistas como Paula Toller, Ana Carolina, Sérgio Reis, BB King, Maradona, Nick Jonas, Elke Maravilha nunca teriam a doença. Estadistas como Churchil e a atual primeira-ministra da Inglaterra, vários presidentes e governantes nunca morreriam desta doença...
Reflita...
segunda-feira, 4 de abril de 2016
Pessoas com diabetes (mesmo adultos e idosos) devem ser vacinadas contra gripe, pneumonia e hepatite B!
Como muitos já perceberam, o tratamento do diabetes é muito mais do que controlar as glicemias.
Pessoas com diabetes de todas as idades (especialmente os extremos de idade) têm maior risco de adquirir gripes e pneumonia. O que a maioria não sabe é gripes são porta de entrada para pneumonias e as pneumonias podem ser mortais para as pessoas com diabetes..
Infelizmente muitos serviços de saúde e mesmo endocrinologistas desconhecem ou esquecem de informar seus pacientes da importância da vacinação.
Todos com diabetes devem ter o seu cartão vacinal em dia e eles podem e devem receber todas as vacinas habituais que todos devemos receber, independente do diabetes (por exemplo: tétano, febre amarela, etc).
A Associação Americana de Diabetes recomenda:
- Vacina anti-gripe: que deve ser aplicada anualmente no outono; não deve ser indicada para menores de 6 meses de idade e é fornecida pelo SUS para todas as pessoas com diabetes;
- Vacina anti-pneumonia: a vacina fornecida pelo SUS (Pneumo 23) deve ser reaplicada a cada 5 anos. Caso o paciente tenha condições financeiras, ele pode adquirir a vacina anti-pneumocócica 13 valente que requer apenas uma injeção na maioria dos casos. A vacina Pneumo-23 não deve ser aplicada em menores de 2 anos de idade.
- Hepatite B: todos devem receber 3 doses da vacina.
As vacinas são intra-musculares e praticamente indolores (acreditem!).
segunda-feira, 7 de março de 2016
Por que uma pessoa desenvolve o diabetes tipo 1? Uma resposta ainda longe de ser conhecida!
Esta pergunta é feita a mim diariamente no consultório e por isso resolvi trazê-la para esta discussão.
Como todas as doenças, no início o portador tende a negá-la. A pessoa simplesmente acha que não possui a doença e passa a desprezá-la. Com o passar do tempo, percebe-se que é real a presença de uma determinada doença e então vem a fase de "raiva", a fase em que perguntamos "por que eu?", "Há tantas pessoas ruins no mundo porque logo eu fui escolhido para ter esta doença?".
Vale ressaltar que sempre achamos que a pior doença do mundo é aquela que nós temos. Para cada um de nós, a doença do vizinho é sempre mais branda que a nossa.
Passadas estas fases, o jeito mesmo é encarar de frente e tratar a doença e viver a vida da melhor forma possível. A instrução sobre a doença e seu reconhecimento faz com que tenhamos menos medo do futuro. Quanto mais informações nós temos, com mais força encaramos nossas doenças.
Com relação ao diabetes tipo 1, todos sabemos que se trata de uma doença autoimune, ou seja, as células do sistema imunológico do indivíduo destroem (de maneira equivocada) as células beta produtoras de insulina localizadas no pâncreas (leia mais sobre a autoimunidade clicando aqui).
Vale lembrar que normalmente o sistema imunológico tem o papel de nos defender contra agentes maléficos como por exemplo vírus, bactérias, fungos, etc.
Mas por que isto acontece?
Existem várias hipóteses para que o sistema imunológico comece a destruir nosso próprio organismo: uma delas se refere ao fato de termos tido uma infecção no passado e que o micróbio em questão é parecido com alguma molécula da células beta. Isto faz com que nosso sistema imunológico "se engane" e destrua as células beta erradamente.
O contato com o leite de vaca desde a infância também é tido como uma causa em potencial do diabetes tipo 1, entretanto, estudos clássicos foram feitos avaliando crianças que ingeriram leite de vaca e também crianças que nunca ingeriram este produto e viram que a incidência de diabetes tipo 1 é igual em ambos os grupos.
Outro fator amplamente discutido é a genética. Entretanto, sabemos que os fatores genéticos têm pouca ligação com o diabetes tipo 1, fato este comprovado pelo fato de não ser tão comum a existência de muitos membros da mesma família com diabetes tipo 1.
Atualmente uma das teorias mais aceitas é a Teoria da Higiene: com o passar dos anos, temos tido mais cuidados sanitários, menos contato com bactérias e até mesmo com a sujeira. Com isto, nosso sistema imunológico, na ausência de ter alguém para "brigar" , começa a destruir células do próprio organismo como as células beta.
Vale à pena destacar que fatores emocionais e estressantes como desastres, separações, falecimentos, etc não têm ligação com a causa do diabetes tipo 1.
Em suma, até o momento, em pleno século XXI ainda não temos idéia do que desencadeia o diabetes tipo 1. Acho que não é uma tarefa fácil mas diversos pesquisadores no mundo todo estão se empenhando em descobrir.
Somente descobrindo a causa do problema poderemos criar ferramentas e estratégias realmente eficazes na prevenção desta doença.
Vamos em frente!!!!
Acesse também outras matérias
Quais os critérios para participar das pesquisas com células-tronco para diabetes tipo 1?
http://carloseduardocouri.blogspot.com.br/2013/03/por-que-o-transplante-de-celulas-tornco.html
Programa "Como Será"da Sandra Annenberg fala sobre transplante de células-tronco para diabetes.
http://carloseduardocouri.blogspot.com.br/2015/05/programa-como-sera-de-sandra-annenberg.html
Jornal do SBT fala dos 10 anos da hitória do transplante de células-tronco para diabetes, desenvolvido pioneiramente no Brasil.
https://www.youtube.com/watch?v=0d4n2roF5sA&feature=youtu.be
domingo, 6 de março de 2016
Quais são os critérios iniciais para participar das pesquisas com células-tronco para diabetes tipo 1 da USP - Ribeirão Preto?
É com muita satisfação que o Brasil é pioneiro mundial no uso de células-tronco para diabetes tipo 1. Nossas pesquisas se inciaram em 2003 e seguem até hoje. Infelizmente não promovemos cura mas sim tentamos uma maneira inovadora e singular na sua abordagem.
Como mostramos bem, tratam-se apenas de pesquisas e muito teremos que estudar para chegar em qualquer conclusão.
Vale destacar que nossa equipe da Unidade de Transplante de Medula Óssea do Hospital das Clínicas de Ribeirão Preto - USP é enorme e montada pelo Prof Júlio Voltarelli. Temos na equipe enfermeiros, auxiliares de enfermagem, terapeutas ocupacionais, dentistas, psicólogos, fisioterapeutas, médicos de outras especialidades, ou seja, somos um grande time.
Atualmente o grupo geral está sob coordenação da Dra Belinda Simões, juntamente com a Dra Maria Carolina Oliveira. Nossos estudos foram aprovados pelo FDA e disseminados e replicados na Europa e Ásia.
Para ser voluntários são necessários preencher inúmeros critérios de inclusão sendo que os iniciais são:
Idade entre 18 e 35 anos;
Diabetes tipo 1 há menos de 6 semanas.
Por que o transplante de células-tronco não é cura para o diabetes tipo 1 ?
Desde as primeiras notícias na mídia leiga sobre os estudos de nosso grupo da USP-Ribeirão Preto, muitas pessoas fazem um link entre transplante de células-tronco e cura do diabetes tipo 1. É óbvio que a cura é o principal objetivo de qualquer médico ou pesquisador.
Devemos nos lembrar porém que o diabetes tipo 1 é uma alteração crônica da glicemia e da secreção de insulina e seu tratamento baseia-se em alguns pilares que são:
1- Compreensão e aceitação da doença;
2- Alimentação saudável;
3- Exercícios físicos regulares;
4- Insulinoterapia;
5- Monitorização de glicose
Como se pode ver, o que conseguimos no transplante até hoje é suspender o uso de insulina em vários pacientes ao longo do tempo. Porém, em nossas pesquisas, recomendamos veementemente que nossos pacientes mantenham a atividade física regular, alimentação saudável e medição regular das glicemias capilares.
Temos pacientes que ficaram livres de insulina por longo período e retomaram o uso de insulina novamente. Certamente, em muitos casos, se o paciente tivesse seguido as recomendações adequadamente ele conseguiria ficar ainda mais tempo sem usar insulina.
Com muita frequencia recebo no consultório pacientes diabéticos ou seus familiares dizendo que procuram o transplante de células-tronco porque não aceitam o diabetes e querem viver sem ele. Nestes casos, faltam-lhes o alicerce básico para o correto tratamento do diabetes e sem isto não podemos fazer nada.
O transplante de células-tronco não é uma fuga, mas sim uma pesquisa muito séria que avalia uma das principais promessas da humanidade no tratamento de uma doença comum que é o diabetes tipo 1.
Quem nos procura tentando viver a vida chamada "normal" geralmente comete um grande engano. Estas pessoas muitas vezes acham normal comer doce e açúcar diariamente; acham normal comer aqueles biscoitinhos condimentados repletos de gordura e sal; acham normal comer fast-food com frequencia; acham normal ser sedentários e comer coxinha e esfiha no recreio da escola; acham normal almoçar e repetir o prato 2 ou 3 vezes e nem sequer comer uma verdura ou um legume.
O que nós queremos é que nossos pacientes tenham uma vida saudável e com qualidade de vida, níveis de glicemia adequados e muita disposição para viver aceitando o diabetes e não vendo-o como um inimigo, mas sim como um aliado. Tenho muitos pacientes que melhoraram muito de vida após o diabetes. Graças ao diabetes que eles hoje se preocupam mais com uma vida saudável.
Vamos refletir...
Mais matérias relacionadas neste blog:
Devemos nos lembrar porém que o diabetes tipo 1 é uma alteração crônica da glicemia e da secreção de insulina e seu tratamento baseia-se em alguns pilares que são:
1- Compreensão e aceitação da doença;
2- Alimentação saudável;
3- Exercícios físicos regulares;
4- Insulinoterapia;
5- Monitorização de glicose
Como se pode ver, o que conseguimos no transplante até hoje é suspender o uso de insulina em vários pacientes ao longo do tempo. Porém, em nossas pesquisas, recomendamos veementemente que nossos pacientes mantenham a atividade física regular, alimentação saudável e medição regular das glicemias capilares.
Temos pacientes que ficaram livres de insulina por longo período e retomaram o uso de insulina novamente. Certamente, em muitos casos, se o paciente tivesse seguido as recomendações adequadamente ele conseguiria ficar ainda mais tempo sem usar insulina.
Com muita frequencia recebo no consultório pacientes diabéticos ou seus familiares dizendo que procuram o transplante de células-tronco porque não aceitam o diabetes e querem viver sem ele. Nestes casos, faltam-lhes o alicerce básico para o correto tratamento do diabetes e sem isto não podemos fazer nada.
O transplante de células-tronco não é uma fuga, mas sim uma pesquisa muito séria que avalia uma das principais promessas da humanidade no tratamento de uma doença comum que é o diabetes tipo 1.
Quem nos procura tentando viver a vida chamada "normal" geralmente comete um grande engano. Estas pessoas muitas vezes acham normal comer doce e açúcar diariamente; acham normal comer aqueles biscoitinhos condimentados repletos de gordura e sal; acham normal comer fast-food com frequencia; acham normal ser sedentários e comer coxinha e esfiha no recreio da escola; acham normal almoçar e repetir o prato 2 ou 3 vezes e nem sequer comer uma verdura ou um legume.
O que nós queremos é que nossos pacientes tenham uma vida saudável e com qualidade de vida, níveis de glicemia adequados e muita disposição para viver aceitando o diabetes e não vendo-o como um inimigo, mas sim como um aliado. Tenho muitos pacientes que melhoraram muito de vida após o diabetes. Graças ao diabetes que eles hoje se preocupam mais com uma vida saudável.
Vamos refletir...
Mais matérias relacionadas neste blog:
Pesquisa pioneira mundialmente realizada pela USP - Ribeirão Preto é destaque no Jornal Nacional
segunda-feira, 21 de dezembro de 2015
Aprovada a insulina Biossimilar de Lantus nos Estados Unidos
Há mais de 15 anos o
tratamento do diabetes com insulinas sofreu um grande avanço. Trata-se da insulina
Glargina (conhecida como nome comercial de Lantus do laboratório Sanofi-Aventis).
Esta é uma insulina
sintética, ao contrário das insulinas que a antecederam que eram de origem
humana ou até mesmo animal) que dura até cerca de 24h e portanto, na maioria dos pacientes, é necessário 1 única aplicação diária.
Usualmente ela é usada juntamente com outras aplicações de insulina rápida.
A insulina Glargina foi um enorme avanço em relação à sua antecessora, a velha insulina NPH.
A Glargina é considerada um avanço em relação à insulina NPH devido ao fato de induzir menor ganho de peso, menor variação nas glicemias e também menor risco de hipoglicemias. O fato de ser uma injeção diária também tornou-se um forte atrativo em favor da Glargina. Tudo isto faz com que a insulina Glargina promova melhor qualidade de vida.
Por tudo isso, ao longo dos anos vários pacientes e médicos optaram por fazer a troca da NPH pela Glargina.
O grande problema da insulina Glargina porém foi o preço.
No início somente os pacientes com maior poder aquisitivo tinham consições financeiras para adquirir esta insulina. Posteriormente vários pacientes entraram com ações judiciais para receber esta insulina do Poder Público.
O lançamento do biossimilar da insulina Glargina é um fato sem precedentes nos Estados Unidos e relativamente novo em todo o mundo. A insulina Glargina possui uma técnica diferenciada de produção e o rígido FDA nunca antes havia liberado um medicamento biossimilar no mercado americado.
Por isso, há alguns anos o renomado laboratório Eli Lilly desenvolveu a técnica necessária e todos os critérios e rigores para a manufatura desta insulina (leia o parecer do FDA na íntegra aqui ).
Mas qual a vantagem de ter a insulina Glargina biossimilar?
A vantagem é principalmente financeira! Tanto a insulina Lantus quanto a biossimilar (que vai se chamar Basaglar) possuem a mesma eficácia e o mesmo perfil de efeitos colaterais.
O governo porém poderá promover uma livre concorrência de preços e o laboratório que fizer o menor preço vence a briga para fornecimento para o Estado brasileiro.
Para o consumidor que compra diretamente da farmácia, poderá escolher aquela que tiver o menor preço.
Vale resaltar que a insulina Basaglar já foi lançada na Europa há 1 ano, acaba de ser aprovada nos Estados Unidos e esperamos em breve este benefício aqui no Brasil.
Vamos aguardar!!!
segunda-feira, 16 de novembro de 2015
domingo, 15 de novembro de 2015
MGTV - Triângulo Mineiro aborda o Dia Mundial do Diabetes e aborda nossa pesquisa com transplante de células-tronco paa diabetes tipo 1
Como sabemos, o mês de novembro é o mês oficial do Diabetes.
Em 14 de novembro, Dia Mundial do Diabetes o jornal do MGTV (Rede Globo - MG) discutiu sobre o tema e mostrou o caso de Lucas, um dos pacientes submetidos ao transplante de células-tronco da Equipe de Transplante de Células-tronco da USP - Ribeirão Preto.
Achei a metéria muito séria e teve uma abordagem muito prática e esclarecedora.
Vale destacar que os critérios iniciais para participar de nossos estudos são:
- Idade entre 18-35 anos de idade;
- Diabetes tipo 1 há menos de 6 semanas;
sábado, 14 de novembro de 2015
Parabéns aos Vencedores
Neste Dia 14 de Novembro, dou meus parabéns aos pacientes diabéticos e aos seus familiares. Parabéns aos Vencedores!
São todos vencedores por passar em cima dos mitos e da falta de apoio governamental à altura; por passar por cima das eternas filas e da desinformação. Quem dera se a luta fosse apenas contra as "picadinhas" de insulina ou as "furadinhas" de dedo para medir a glicose.
Como filho, irmão, neto, sobrinho de vários pacientes diabéticos dou meus Parabéns aos Vencedores!
Cada um de nós, dentro do seu alcance, devemos colaborar. Não temos estatísticas atuais, mas estimativas apontam para uma prevalência de cerca de 10% de diabetes no Brasil.
Cada um deve cobrar dos governantes (muitos deles diabéticos) que NÓS elegemos.
A doença é silenciosa, mas nossos gritos devem ser ensurdecedores.
Parabéns aos Vencedores!
São todos vencedores por passar em cima dos mitos e da falta de apoio governamental à altura; por passar por cima das eternas filas e da desinformação. Quem dera se a luta fosse apenas contra as "picadinhas" de insulina ou as "furadinhas" de dedo para medir a glicose.
Como filho, irmão, neto, sobrinho de vários pacientes diabéticos dou meus Parabéns aos Vencedores!
Cada um de nós, dentro do seu alcance, devemos colaborar. Não temos estatísticas atuais, mas estimativas apontam para uma prevalência de cerca de 10% de diabetes no Brasil.
Cada um deve cobrar dos governantes (muitos deles diabéticos) que NÓS elegemos.
A doença é silenciosa, mas nossos gritos devem ser ensurdecedores.
Parabéns aos Vencedores!
quinta-feira, 3 de setembro de 2015
Você sabe o que é o BioHub? Uma nova linha de pesquisa em humanos se iniciou em agosto de 2015!
O transplante de ilhotas é uma técnica bem conhecida que vem sendo amplamente estudada especialmente nos últimos 30 anos.
O implante normalmente é feito com ilhotas pancreáticas de doadores cadáveres e quando implantadas no paciente produzem insulina e outros hormônios pancreáticos que podem tornar os pacientes livres da injeções diárias de insulina.
Classicamente estes implantes de ilhotas são feitos no fígado e os pacientes devem receber medicamentos contra rejeição.
Apesar de animadores, resultados recentes mostram que este tipo de procedimento não consegue manter o paciente livre de insulina por muito tempo.
Com base neste cenário que em Agosto de 2015 o importante Instituto de Pesquisa em Diabetes (DRI) da Universidade de Miami iniciou um projeto ambicioso do BioHub.
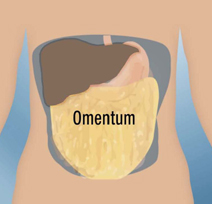
O BioHub é uma trama ou malha contruída por meio de bioengenharia em que são adicionadas ilhotas de cadáveres que são envoltas pelo sangue do próprio paciente e implantadas na membrana que reveste internamente o abdome (chamado de omento). O implante é feito por uma pequena cirurgia abdominal.
O primeiro paciente com diabetes tipo 1 recebeu a BioHub em 28 de agosto e ainda não temos resultados. Mas sabemos que neste primeiro passo os pacientes terão de receber baixas doses de medicamentos imunossupressores (contra rejeição) e nos próximos testes o BioHub terá uma espécie de membrana protetora contra o ataque autoimune presente no diabetes tipo 1.
Este trabalho é feito por uma vasta equipe de profissionais renomados como Dr Camilo Ricordi, Jay Skyler e Dr Rodolfo Alejandro.
No Congresso Brasileiro de Diabetes de 2013 em Florianópolis a comissão organizadora teve a felicidade de fazer um simpósio sobre este tema com o Dr Alejandro. Eu presidi esta interessantíssima mesa e também pude dividir dados do transplante de células-tronco que fazemos pioneiramente no Brasil há mais de 10 anos.
Acesse no link abaixo da imagem e assiste ao vídeo explicando detalhes do imlpante da BioHub.
Leia também:
O implante normalmente é feito com ilhotas pancreáticas de doadores cadáveres e quando implantadas no paciente produzem insulina e outros hormônios pancreáticos que podem tornar os pacientes livres da injeções diárias de insulina.
Classicamente estes implantes de ilhotas são feitos no fígado e os pacientes devem receber medicamentos contra rejeição.
Apesar de animadores, resultados recentes mostram que este tipo de procedimento não consegue manter o paciente livre de insulina por muito tempo.
Com base neste cenário que em Agosto de 2015 o importante Instituto de Pesquisa em Diabetes (DRI) da Universidade de Miami iniciou um projeto ambicioso do BioHub.
O BioHub é uma trama ou malha contruída por meio de bioengenharia em que são adicionadas ilhotas de cadáveres que são envoltas pelo sangue do próprio paciente e implantadas na membrana que reveste internamente o abdome (chamado de omento). O implante é feito por uma pequena cirurgia abdominal.
O primeiro paciente com diabetes tipo 1 recebeu a BioHub em 28 de agosto e ainda não temos resultados. Mas sabemos que neste primeiro passo os pacientes terão de receber baixas doses de medicamentos imunossupressores (contra rejeição) e nos próximos testes o BioHub terá uma espécie de membrana protetora contra o ataque autoimune presente no diabetes tipo 1.
Este trabalho é feito por uma vasta equipe de profissionais renomados como Dr Camilo Ricordi, Jay Skyler e Dr Rodolfo Alejandro.
No Congresso Brasileiro de Diabetes de 2013 em Florianópolis a comissão organizadora teve a felicidade de fazer um simpósio sobre este tema com o Dr Alejandro. Eu presidi esta interessantíssima mesa e também pude dividir dados do transplante de células-tronco que fazemos pioneiramente no Brasil há mais de 10 anos.
Acesse no link abaixo da imagem e assiste ao vídeo explicando detalhes do imlpante da BioHub.
 |
| https://www.youtube.com/watch?t=195&v=6YNRcDGf57o |
Pâncreas artificial desenvolvido a partir de células-tronco: http://carloseduardocouri.blogspot.com.br/2015/06/pancreas-artificial-feito-com-celulas.html
Programa "Como Será?" de Sandrs Annenberg fala sobre o transplante de células-tronco desenvolvido pela USp- Ribeirão Preto
http://carloseduardocouri.blogspot.com.br/2015/05/programa-como-sera-de-sandra-annenberg.html
Assinar:
Postagens (Atom)














